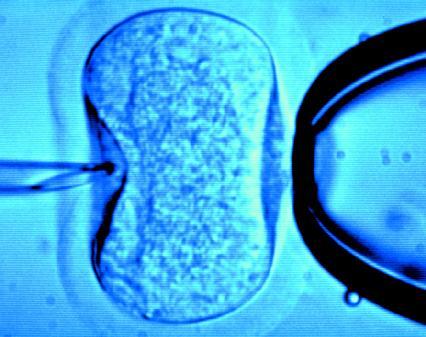
Approssimativamente il 10% delle coppie in tutto il mondo soffre di sterilità o difficoltà a concepire un figlio. Il metodo della fecondazione in vitro ha aiutato tantissime coppie ad avere un figlio e in tantissimi casi la diagnosi pre-impianto ha fatto si che genitori a rischio di trasmettere malattie genetiche ai propri figli abbiano assicurato una lunga vita in salute al proprio bambino.
L’infertilità umana non è mai stata considerata una vera e propria malattia di cui prendersi cura. Ignorando il fatto che molte coppie possono subire problemi psicologici e depressione, la società ha sempre cercato di ignorare il problema, lasciando il trattamento di queste coppie alla medicina nera, nascosta sotto molti substrati sociali, spesso non all’altezza della situazione.
Il processo di fecondazione nell’uomo è estremamente complesso, eppure nella stragrande maggioranza dei casi l’infertilità è dovuta a cause relativamente semplici: nella donna si tratta spesso di una semplice ostruzione nelle tube di falloppio, che impedisce agli spermatozoi di raggiungere l’ovulo o, negli uomini, la qualità o la quantità dello sperma.
Quando altri trattamenti di fecondazione assistita hanno fallito, si puo ricorrere alla fecondazione in vitro. Il primo passo è l’induzione di una iperovulazione nella donna su base ormonale. La donna produce quindi un numero abbondante di follicoli ovarici, ovvero il gamete femminile (ovocita primario) circondato da una serie di cellule follicolari piatte che “proteggono” l’ovulo.
Il liquido ovarico viene quindi estratto dal corpo femminile e studiato in laboratorio, per selezionare le cellule più sane e promettenti per la fertilizzazione. Gli ovuli selezionati vengono inseriti in un apposito recipiente assieme ai gameti maschili, gli spermatozoi, dove la fecondazione può avere luogo.
Quando l’infertilità della coppia è dovuta alla qualità dello sperma, può succedere che anche in un ambiente così “semplice” come quello ricreato in laboratorio, dove non ci sono gli ostacoli che possono essere trovati nel corpo della donna, la fecondazione risulti troppo difficile. Si può procedere allora all’inserimento dello sperma direttamente nell’ovulo (iniezione intracitoplasmatica dello spermatozoo).
L’ovulo così fecondato (zigote, cioè la somma del gamete maschile e femminile) viene trasferito direttamente nell’utero della paziente, dove può stabilirsi e svilupparsi.
Se la coppia è a rischio di trasmissione di una malattia genetica al proprio figlio, prima dell’impianto è possibile (purtroppo non in Italia) assicurarsi che gli ovuli impiantati siano sani. In Italia la talassemia (anemia falciforme) per esempio, non è così rara.
La Sicilia e la Sardegna, in quanto isole e di conseguenza relativamente chiuse, hanno una diffusione di talassemia altissima: fino al 12%. Si stima che in Sardegna in una coppia su 70 ci possano essere portatori sani di questa malattia genetica. Sebbene al giorno d’oggi siano stati fatti grandi progressi nel trattamento di questa malattia, bisogna sottoporsi regolarmente e per sempre a trasfusioni, senza le quali il malato non raggiungerebbe l’età di 20 anni.
Quando una coppia sa di poter trasferire questa malattia al proprio figlio, non vuole certo correre rischi. Purtroppo oggi le coppie italiane con questo problema possono solo cercare aiuto all’estero, poiché la legge italiana vieta l’analisi preimpianto.
Edwards, con il suo lavoro, ha dovuto affrontare molte critiche e molti pregiudizi, ma lo ha fatto seguendo il suo principio per cui “la cosa più importante nella vita è avere un figlio: nulla è più speciale di un bambino”. Più di 4 milioni di famiglie in tutto il mondo hanno dovuto ricorrere al metodo della fecondazione in vitro per avere un figlio o per avere un figlio sano, e credo che per Edwards nessun Nobel possa equiparare la soddisfazione di 4 milioni di “grazie”.
L’ostruzionismo che vene fatto in Italia per questa tecnica, non in ultima istanza le critiche che il Vaticano ha esternato nel confronti dell’assegnazione di questo Nobel, sono secondo me completamente fuori luogo.
Non tengono assolutamente conto dell’impegno fisico e psicologico a cui le coppie devono sottoporsi per ricorrere a questo metodo di fecondazione: una decisione di questo genere è così difficile ed importante che nessuno, se non la coppia in questione, ha il diritto di prendere.
Che politici e religiosi possano decidere per altri, il fatto che si possa legiferare su ciò che avviene nel corpo di una donna (come il numero di cellule che vanno impiantate, fisso e senza nessuna considerazione scientifica) o sulla salute del bambino (spesso costringendo così la coppia a ricorrere ad un aborto o a vedere il proprio figlio nascere malato o deforme) è inumano oltre che assolutamente ingiusto. Mentre la società dovrebbe dedicarsi alla protezione e all’aiuto delle famiglie, il processo decisionale relativo alla salute e alla vita è spesso sottoposto al placet.
Quando sento parlare di embrioni congelati e mercato di embrioni, mi viene un diavolo per capello. Il termine “embrione” è in questo caso strumentalizzato per indurre la gente a pensare che degli scienziati pazzi congelano bambinetti per poi buttarli nelle immondizie.
La verità è che per avere maggiori garanzie di riuscita si deve congelare la morula (cosa che adesso in italia non si può, bisogna impiantarle tutte), l’oocita si può congelare, ma c’è una sopravvivenza scarsa (70%), e minore garanzia di successo di fecondazione. Anche se si sta studiando per migliorare la tecnica.
Quando gli zigoti, cioè gli ovuli fecondati, vengono selezionati e quelli non adatti all’impianto gettati, si tratta di grumi di un massimo di 8 cellule (numero che si ha dopo circa 72 ore dalla fecondazione). Circa 96 ore dopo la fecondazione si raggiungono le 16 cellule, e lo zigota viene allora chiamato “morula”. Al quinto giorno dopo la fecondazione si hanno dalle 70 al 100 cellule, e questo insieme viene chiamato “blastocista”. Il blastocista è il primo stadio in cui le cellule cominciano ad allinearsi e differenziarsi tra loro, sebbene prima dello sviluppo dei tessuti e poi degli organi, debbano ancora passare molte settimane.
Con che logica quindi l’esistenza di una decina di cellule indifferenziate ha maggior diritto di essere difesa rispetto alla vita di un bambino sano? Oppure perché il numero di cellule impiantate deve essere fissato a 4? In questo modo c’è il rischio che una coppia si ritrovi con quattro gemelli, senza magari poter assicurare una buona qualità di vita a tutti loro.
Senza contare che in Italia l’aborto è ancora legale: dopo aver affrontato le difficoltà di un impianto e una gravidanza, la donna potrebbe dover affrontare un’ulteriore sofferenza, se si trovasse costretta ad abortire perché il figlio è malato o deforme. La legge 40 induce una situazione da Frankestein, in cui si gioca con il valore della vita e della morte, esattamente al contrario di quello che i fautori di questa legge credono.
Le decisioni prese in base alla paura dell’ignoto portano sempre a conclusioni sbagliate e a situazioni ancora più terrificanti di quelle che si temevano inizialmente. Quando una decisione di questo calibro va presa è giusto e necessario che tutti siano informati sulla realtà scientifica della situazione. Sventolare spauracchi moralistici senza nessuna base reale porta solo a sofferenza, come la storia ci ha crudamente insegnato dal medioevo ai giorni nostri.
Non si può quindi che essere felici della decisione della commissione dei Nobel. Il valore del premio, in questo caso, è ben più alto della remunerazione economica e mediatica. Questo premio segna un passo avanti, il superamento di pregiudizi e paure e finalmente la vittoria della vita e della libertà individuale. Almeno a Stoccolma.









